胃がん
はじめに
胃がんは、近年、原因分析が進みました。そして、その原因をなくすことで、予防できる時代になったと言えます。その予防法を知ると共に、もしなってしまった際の早期発見の重要性と、当院の取り組みをご説明します。
こちらは2019年1月に作成した記事です。
統計から見た胃がん
がんは、現在でも克服が難しい病気です。日本人の2人に1人ががんを患い、3人に1人ががんで亡くなっています。特に胃がんにかかる確率(罹患率)は、少しずつ減少傾向にありますが男性・女性共に、依然として日本で最も多いがんのうちの一つです。当院では手術が必要な患者さんに対して、毎年50件以上の手術を行っています。
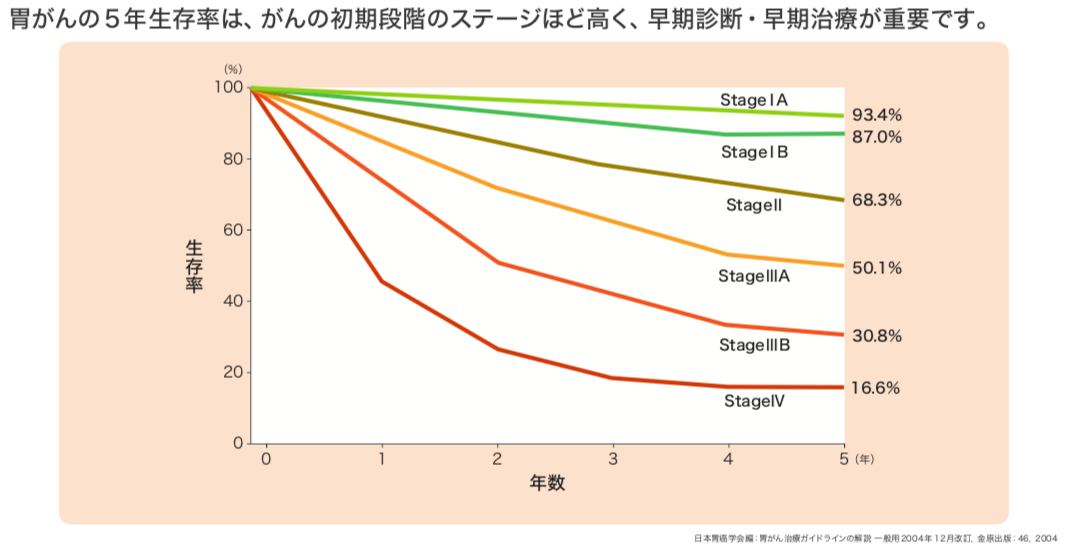
胃がんのステージ別の生存率
胃がんはリンパ節や離れた組織への転移状況によって、Ⅰ~Ⅳの4つのステージに分けられます。胃がんでは治療によりがんが消失してから5年後までに再発がない場合を「治癒」とみなします。発見された時のステージ別の生存率を見ていくと、ステージ1であれば、93.4%の方が生存しています。この数値は他の病気で亡くなった方も含むので、実際はもっと高い数値になるのです。ここからも早期発見の重要性が分かります。
胃がんの原因はピロリ菌
日本の胃がんの98%が、ピロリ菌感染が原因となっているというデータがあります。これは、昔からの井戸水を摂取する環境、口移しなどの家庭内風習等が原因と考えられています。そのため、胃がんは同一家系内での発症が多くみられましたが遺伝的な要因ではないと考えられています。この文化が減ってきた若い世代のピロリ菌感染は減ってきており、胃がんの罹患率は、今後さらに減少すると予想されます。しかし、40歳以上の3割がいまだにピロリ菌の感染を指摘されているため、「自分は大丈夫だ」と考えることは禁物です。胃の入り口に近いところにできる胃がんの割合は今後増加するといわれています。
また、塩分の取りすぎも胃がんに大きく関係しているため、東北地方などの塩分摂取量が多い地域ほど、罹患率が高くなる傾向にあります。その他、野菜摂取不足、喫煙なども要因として挙げられます。
また、塩分の取りすぎも胃がんに大きく関係しているため、東北地方などの塩分摂取量が多い地域ほど、罹患率が高くなる傾向にあります。その他、野菜摂取不足、喫煙なども要因として挙げられます。
ピロリ菌の検査は簡便です。菌の除去も可能
バリウム検査や胃内視鏡検査によって胃がんの早期発見率は上がりましたが、これらの検査はある程度の苦痛を伴います。これに対して採血によって簡便にピロリ菌の感染を起こしていないか、また胃の粘膜がダメージを受けていないかを確認する方法があります(ABC検診)。菌の感染や粘膜へのダメージが確認された場合、内視鏡による胃がんの検査が勧められます。また、ピロリ菌の感染は薬による治療が出来るため、胃がんのリスクを減らすことが可能です。検査を受けるために、まずかかりつけ医の先生に相談してみてください。
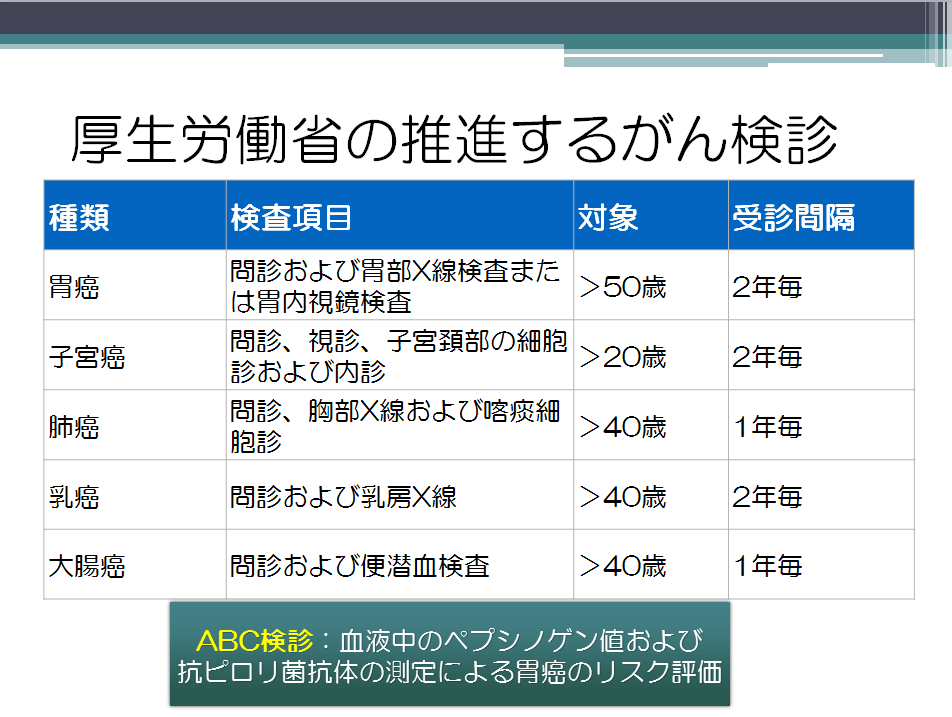
厚生労働省からも胃がん健診は2年に1度受けることが推奨されています
初期症状がほとんどない
胃がんは初期症状がほとんどありません。ピロリ菌感染によって胃の粘膜が荒れ、慢性胃炎、潰瘍の症状が起こり、かかりつけ医で検査をしたところ、たまたま胃がんが発見されることはあります。しかし良性の潰瘍と異なり、初期の胃がんそのものに通常は痛みなどの症状はありません。したがってご飯が食べられなくなる、貧血になるなどの症状が出てきた時には、既に胃がんが進行しているケースが多いです 。このため、症状が出る前の検診が大切になります 。
粘膜に収まっているがん
がんは粘膜から生まれます。粘膜に収まっているがんは転移を起こさないため、摘出するだけで治る場合が多いです。しかし、次第に大きくなってリンパ管や血管に触れるようになると、リンパや血液と一緒に体中に流れ、転移する可能性が出てきます。さらに大きくなり、がんが臓器を突き破ってお腹の中に出てしまうと、手術をしても全てを取り除くことが出来ず、治癒が難しくなります。
早期胃がんの内視鏡治療
早期発見のおかげで、がんが粘膜の中にとどまっており、転移する可能性が少ない場合、内視鏡による切除を行います。がんのまわりに目印をつけ、粘膜の下に生理食塩水を注入して浮き上がったがんのまわりの粘膜を切る方法があります。医療が発達したことで、早期がんの半数が、こうした内視鏡による切除で治療されています。この治療は、外科ではなく消化器内科の先生によって行われます。当院では、早期胃がんや食道がんに対して、内視鏡的粘膜下剥離術(ESD)を年間70症例以上行っています。
ESDとは
早期胃がんに対する内視鏡治療の1つで、一括で病変を切除することにより治癒切除を目指し、より詳細な病理診断を行える治療法です。当院では、ESDの絶対適応とされている2cm以下の肉眼的粘膜内がんの分化型がん、UL(−)の病変からさらに拡大適応の病変(表1)まで可能なかぎり対応しています。早期食道がんに対しても、ESDも施行しています。
| 深達度 | 潰瘍 | 分化型 | 未分化型 | |
| 粘膜内 | UL(-) | ≦2cm | >2cm | ≦2cm |
| (M) | UL(+) | ≦3cm | >3cm | |
| 粘膜化浸潤(SM 1) | ≦3cm | >3cm | ||
治療の流れ
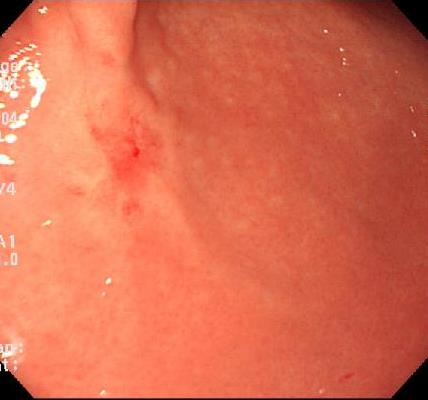
胃の壁にある赤い部分が初期の胃がんです。
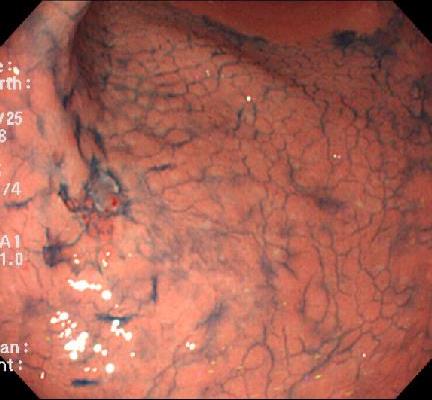
色素をつけてがんを確認します。
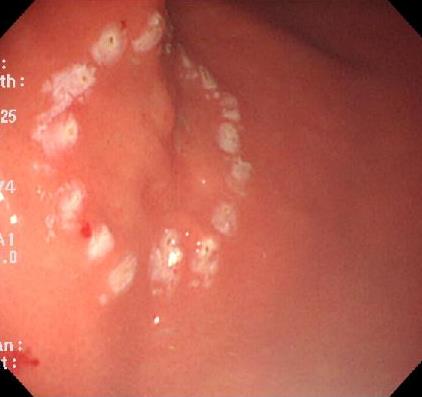
がんの周りにマークをつけます。
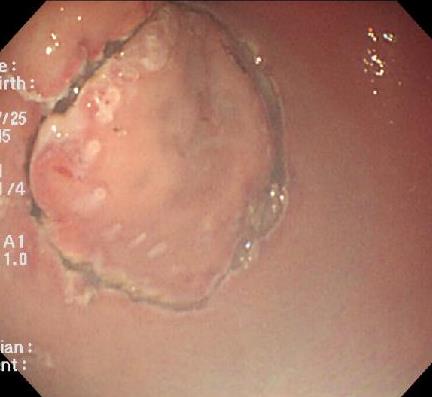
電気メスを使って胃がんを切除します。
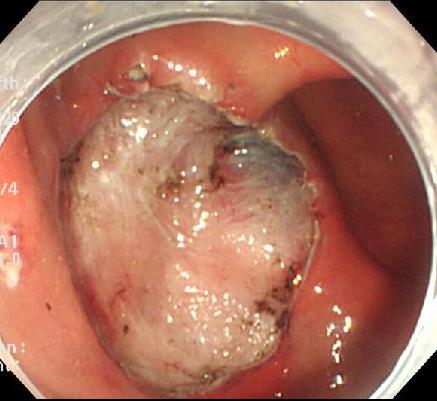
切り取って潰瘍になった部分を、薬で治療します。
入院期間
治療は約1週間の入院で行っています。
近隣の病院からの紹介も増え、徐々に症例数を増やしています。
近隣の病院からの紹介も増え、徐々に症例数を増やしています。
最小限の傷、腹腔鏡の手術
リンパ節への転移の可能性がある場合、内視鏡治療ではがんを取りきれないため、外科的な治療を行います。手術では胃の半分程度もしくは全部と共に周囲のリンパ節を切除します。標準的な治療としては開腹手術を行いますが、比較的リンパ節転移の可能性が少ない場合、腹腔鏡手術を用いて体への負担を軽減します。二酸化炭素を使いお腹を膨らませて、おへそからカメラでお腹の中を覗きながら小さなキズでがんを取り除きます。当院では、
- 早期がんで内視鏡治療が行われたものの病理検査でリンパ節転移の可能性を指摘されたがん
- 手術前の検査でがんが胃の壁のうち筋肉内にとどまり明らかなリンパ節転移が指摘されないがん
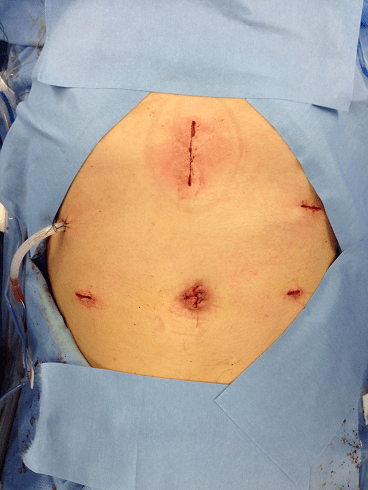
腹腔鏡手術の傷跡
翌日からのリハビリが大切
当院で手術を行う場合、検査は外来で一通り済ませた後、手術前日に入院します。手術は全身麻酔で行い、その日は、ゆっくり休みます。昔は手術後1週間安静にしたり、何も食べなかったりしましたが、現在は翌日からベッドから起き、水分を取ります。術後3日前後から流動食を食べ始めます。一日も早くリハビリを始めることがとても大切です。入院期間はおおよそ8日~10日間になります。
再発予防の化学療法
進行した胃がん の場合は手術をした後、術後化学療法を行います。1年間抗がん剤を内服することで、5年後の再発しない確率が10%上がります(60%→70%)。最近は進行度の高い患者さんには更に強い化学療法を行うことが推奨されており、患者さんの状態を考慮して適切な処方をしていきます。抗がん剤治療にはいいイメージがありませんが、副作用を生活に影響が少ない程度にとどめて治療することで効果を発揮できます。
患者さんに沿った治療を
がんは手術で取り除くことが出来る段階で治療を始めれば治すことが出来る病気です。一方で進行した段階で発見される患者さんはいまだに多く、我々はがんを治すことを一番に考えて治療に取り組みますが、進行がんの場合は完全に治すことが難しいケースもあります。がんの治療では病気と闘う手術療法や化学療法(抗がん剤等)のほかに副作用を抑えたり症状を和らげたりする支持療法も重要です。根治が難しい場合にはご飯を食べられるようになる、今の生活を維持できる期間を延ばす等、患者さん一人一人に沿った方針を一緒に考えていくことも、我々の非常に大切な役目だと考えています。
患者さんが気兼ねなく、治療方法に関して相談できるよう専門のスタッフをそろえ各々の患者さんに適した治療を心がけています。
患者さんが気兼ねなく、治療方法に関して相談できるよう専門のスタッフをそろえ各々の患者さんに適した治療を心がけています。
さいごに
胃がんは未だに日本で最も多いがんの一つですが、予防が可能なことが分かってきました。また、 胃がんになってしまっても早期発見によって十分治癒が見込め、同時に体の負担が少ない治療が可能になります。このことを理解し、定期的な検査と予防に取り組みましょう。当院の実績は、外科・消化器内科ページにございますので、そちらもご確認いただけると幸いです。