乳がん
乳がんのはじまり
乳管の中だけにとどまっている乳がんは、非浸潤がん(「0期の乳がん」、「上皮内がん」、「乳管内がん」)といわれ、すべての乳がんはこの状態から始まると考えられています。この段階で見つかればきちんと取り除くだけで、薬も使わずにほぼ全例治すことができます。
乳管を破ってがん細胞が乳管の外へ飛び出すことを浸潤といい、飛び出た部分が、浸潤がんとなります。浸潤したがん細胞は乳管の外にあるリンパ管や血管の中に入り込むことができるようになるため、浸潤がんの部分が大きくなると転移を起こす率が増えます。
浸潤がんの周囲に乳管内がんの広がりを伴うことも多くあります。
乳管を破ってがん細胞が乳管の外へ飛び出すことを浸潤といい、飛び出た部分が、浸潤がんとなります。浸潤したがん細胞は乳管の外にあるリンパ管や血管の中に入り込むことができるようになるため、浸潤がんの部分が大きくなると転移を起こす率が増えます。
浸潤がんの周囲に乳管内がんの広がりを伴うことも多くあります。
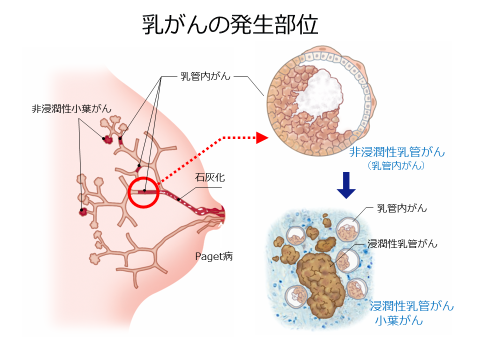
乳がんの発生部位
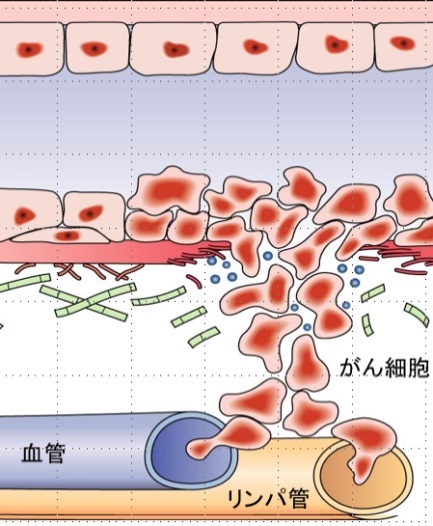
乳がんの広がり
原発巣
最初は乳房の中でしこりは大きくなり、乳管に沿って手足を伸ばすようにひろがっていきます。これを原発巣といいます。
リンパ節転移
がん細胞のあるものはリンパ管を伝わって一番近くのリンパ節(通常は同じ側のわきのリンパ節)に行き、そこでしこりを作るようになります。これを、リンパ節転移といいます。
遠隔転移
がん細胞のあるものはリンパ管や血液の中に入りこみ、全身の臓器に流れていきます。これを遠隔転移といいます。
乳がんの病期分類 ステージ
がんの進行状態を表すのに病期分類というのがあります。これはしこりの大きさとリンパ
節の状態を組み合わせて進行度を評価するものです。病期は0~Ⅳ期まであります。
しこりの大きさが2cm以下でリンパ節転移のない乳がんはⅠ期に分類され、約90%の人が治っています。肺や肝臓など乳房から離れた臓器に転移があった場合はⅣ期となります。
節の状態を組み合わせて進行度を評価するものです。病期は0~Ⅳ期まであります。
しこりの大きさが2cm以下でリンパ節転移のない乳がんはⅠ期に分類され、約90%の人が治っています。肺や肝臓など乳房から離れた臓器に転移があった場合はⅣ期となります。
| ステージ | 状態 | |
| ステージ0 | 乳管や小葉にとどまった状態(非浸潤がん) | |
| ステージ1 | しこりの大きさ 2㎝以下 | リンパ節転移なし |
| ステージ2A | しこりの大きさ 2㎝以下 | わきのリンパ節転移あり |
| しこりの大きさ 2-5㎝ | わきのリンパ節転移なし | |
| ステージ2B | しこりの大きさ 2-5㎝ | わきのリンパ節転移あり |
| ステージ3A | しこりの大きさ5㎝以上 | わきのリンパ節転移あり |
| ステージ3B | しこりの大きさ問わず | 皮膚、胸壁浸潤のあるもの。 |
| ステージ3C | 鎖骨の周囲、胸骨のリンパ節に転移があるもの | |
| ステージ4 | 内臓、骨などに転移あり | |
(乳がん取扱い規約 18版より 筆者作成)
ステージ別の5年生存率
| ステージ | 生存率 |
| ステージ1 | 99.90% |
| ステージ2 | 95.40% |
| ステージ3 | 80.30% |
| ステージ4 | 33% |
「全国がん(成人病)センター協議会の生存率共同調査 KapWeb」より引用
調べること、適切な治療を受けることが大切
乳がんは、他のがんと比べても、命に関わることが少ないがんです。きちんと調べて、適切な治療をうけることがとても重要です。
乳がんの治療
乳房に対する治療
手術 乳房部分切除(乳房温存手術)と乳房切除があります。
乳房部分切除
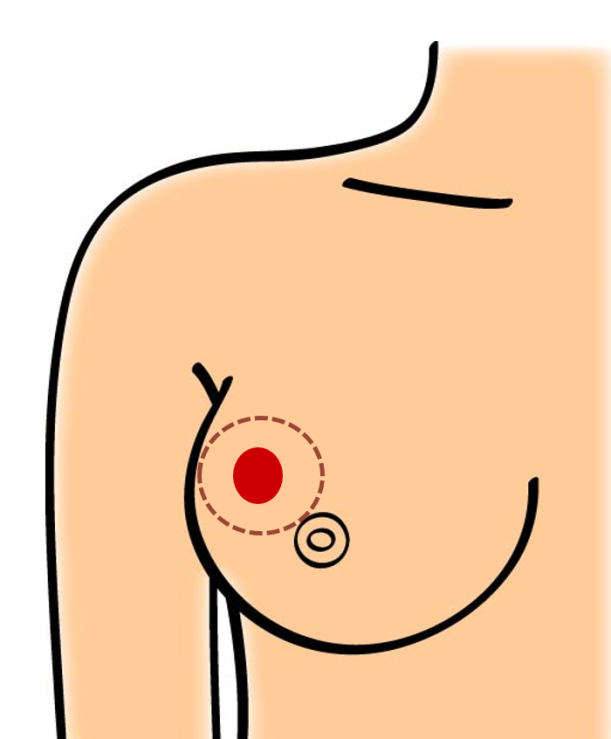
しこりの周りに乳がんのひろがりがあまり見られない場合に行われます。しこりを含むがんの範囲から図のように1~2cmの余裕をもって、部分的に切除します。がんの範囲はマンモグラフィや超音波、造影MRI検査などを用いて術前に正確に予想し、これを十分含んで切除の範囲をデザインします。必要に応じてセンチネルリンパ節生検、または腋窩リンパ節郭清を行います(後述)。
部分切除したあとは、周囲の乳腺、脂肪で残った乳房の形を整えます。切除する範囲が小さければ残った乳房の変形は少なくなりますが、周囲にがん細胞が取り残される可能性は高くなります。
部分切除したあとは、周囲の乳腺、脂肪で残った乳房の形を整えます。切除する範囲が小さければ残った乳房の変形は少なくなりますが、周囲にがん細胞が取り残される可能性は高くなります。
乳房切除
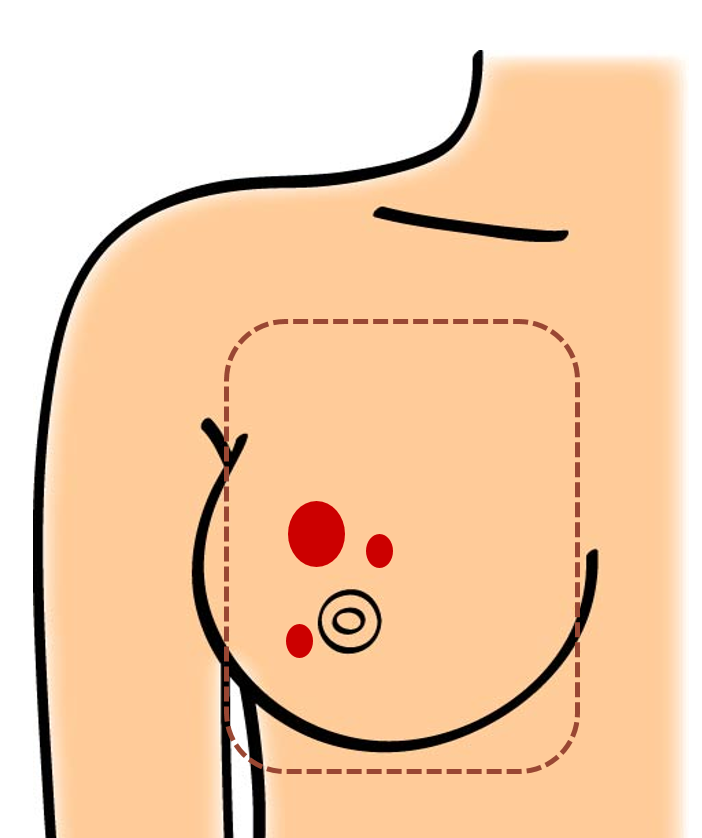
乳房全部を切除する手術です。しこりが大きい、しこりが複数ある、部分切除の希望のない方が対象となります。通常乳頭としこりの上の皮膚を含めて切除し、筋肉は切除しません。手術後のイメージとしては、乳頭のない男の人の胸のようになります。必要に応じてセンチネルリンパ節生検、または腋窩リンパ節郭清を行います。手術後は傷の周囲の感覚が少し鈍くなります。
がんがあまり進行していない場合や、皮膚切除が少ない場合は、同時に乳房再建(胸のふくらみをつける手術)を行うことが可能です。乳房を切除した後にエキスパンダー(組織拡張器)を同時に入れます。
こちらの詳細は、後程記載いたします。
がんがあまり進行していない場合や、皮膚切除が少ない場合は、同時に乳房再建(胸のふくらみをつける手術)を行うことが可能です。乳房を切除した後にエキスパンダー(組織拡張器)を同時に入れます。
こちらの詳細は、後程記載いたします。
乳房再建とは
失ってしまった、失うかも知れない乳房を手術により取り戻すのが乳房再建手術です。乳房再建手術を希望されている方に、外科と形成外科によるチーム診療を行っています。乳がんの治療において最も大切なことはがんをきちんと治すことです。そのためには乳房再建手術が乳がん治療の妨げになることは避けなければなりません。それぞれの患者さんのがんの状態を十分に考慮した上で再建方法や再建時期を考えていきます。
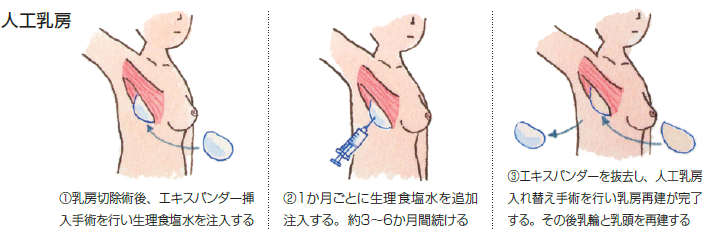
同時再建
乳がんの手術と同時に乳房再建手術を開始する方法です。当院ではティッシュエクスパンダー(組織拡張器)を手術中に入れて、手術後、皮膚を長い期間(約3-6か月)をかけて伸ばした後に人工乳房(シリコン・インプラント)入れ替えて乳房を再建します。乳がんの手術後すぐに乳房を徐々に大きくしていくので、乳房の喪失感が少なく、手術回数が少なくなることが利点です。しかし、乳がんの手術と同時に行うことでティッシュエクスパンダーの合併症(位置のズレ、皮膚が死んでしまう、感染など)が時期をおいての再建より多くなるということがあります。乳がんのあまり進んでいない方にお勧めしています。

「アラガン・ジャパン株式会社 ホームページ」より引用
人工乳房による再建(シリコン・インプラント法)
シリコン・インプラントを使って乳房を再建する方法です。手術時間が短く、低侵襲である利点があります。欠点は、シリコン・インプラントは人体にとって異物であり、感染などの合併症が3~5%の確率で起こる可能性があります。合併症がおこった場合は、インプラントを取り出さなければならないこともあります。インプラントでは大きな乳房や下垂した乳房を作ることが難しいという問題点もあります。
「アラガン・ジャパン株式会社 ホームページ」より引用

「アラガン・ジャパン株式会社 ホームページ」より引用
わきの下に対する治療
わきの下の治療は、リンパ節転移が確認された場合に行います。
腋窩リンパ節郭清
リンパ節にがんの転移が認められた場合には、脂肪と一緒にわきの下のリンパ節をひとまとめにして20個程取る手術を行います。この手術を「リンパ節郭清(かくせい)」と言います。リンパ節郭清を行なうと同じ側の腕や背中の痛みやしびれ、手術後に一時的な腕の拳上障害が起こるため、リハビリテーション(回復のための体操)が必要となります。また腕のむくみが起こりやすくなります。
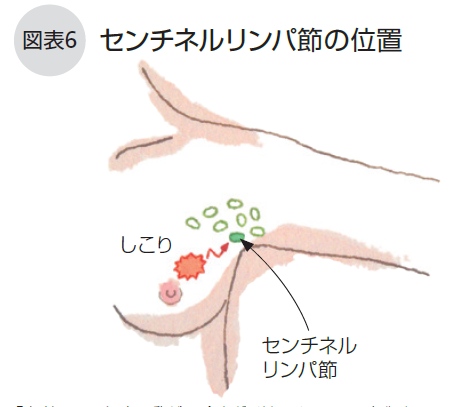
センチネルリンパ節生検
「NPO法人キャンサーネットジャパン
もっと知ってほしい乳がんのこと」より引用
センチネルリンパ節は「見張りリンパ節」などとも呼ばれ、がん細胞がリンパの流れにのって最初にたどり着くと思われる(わきの下の入り口にある)リンパ節のことです。センチネルリンパ節は通常1~2個ありますが、これを手術中に取り出し、顕微鏡で観察しリンパ節の転移を調べます。そこに転移がなければ「がん細胞がリンパ節の入り口まで流れてきておらず、その奥にある他のリンパ節にも転移していない。」と予測する事ができ、リンパ節郭清を省略します。 触診や画像ではっきりとした転移がない方がこの生検の対象です。
全身に対する治療
非浸潤がんでは、全身への転移を起こさない大人しい乳がんのため、全身に対する治療はほとんどの場合、必要ありません。
浸潤がんでは、乳がんのタイプ、再発リスクに応じて、再発予防の治療が必要になります。
浸潤がんでは、乳がんのタイプ、再発リスクに応じて、再発予防の治療が必要になります。
抗がん剤
- しこりが大きい
- リンパ節転移あり
- がん細胞の顔つきが悪い
- ホルモン治療が効かない
- HER2陽性
副作用(脱毛、吐き気・嘔吐、感染に対する免疫力の低下)などがあり、副作用対策も積極的に行っています。
ホルモン治療
女性ホルモンに反応して大きくなる性質を持つ乳がんに対し行います。副作用が軽いので、再発リスクが少ない場合でも、お勧めしています。
抗HER2療法
HER2蛋白が過剰発現している乳がんに対し行います。現在はハーセプチンとパージェタという薬剤があります。抗HER2療法は、原則抗がん剤と併せて行います。
術後の放射線治療
手術後に乳房または胸壁・リンパ節に残っているかも知れないがん細胞を消失させて再発を予防し、生存率を向上させることを目的として行っています。乳房部分切除を受けられた患者さんでは、手術後に温存乳房への放射線療法を行っています。乳房切除術を受けられた患者さんの中で、リンパ節転移やリンパ管内病巣が多い方に対して、手術後の胸壁と隣接するリンパ節への放射線療法を行っています。
治療時間は短いが、平日ほぼ毎日通院が必要
1日の治療時間は5-10分程度と短いものですが、月曜から金曜まで平日ほぼ毎日、5-6週間にわたって通院していただきます。
副作用
副作用としては
- 照射した部位の皮膚が赤く日焼けのようになる
- 乳房の軽い腫れ
- 腕や腋の不快感
- 全身のだるさ・眠気
乳がん治療スタッフ
吉田 達也
役職
乳腺外科主任部長
専門
乳腺外科
がん薬物療法
遺伝性腫瘍
がん薬物療法
遺伝性腫瘍
専門資格等
日本外科学会 専門医
日本乳癌学会 乳腺専門医・指導医・評議員
日本臨床腫瘍学会 がん薬物療法専門医・指導医
日本人類遺伝学会 臨床遺伝専門医
日本遺伝性腫瘍学会 遺伝性腫瘍専門医・評議員
日本オンコプラスティックサージャリー学会
乳房再建用エキスパンダー/インプラント責任医
日本癌治療認定医機構 がん治療認定医
日本乳がん検診制度管理中央機構
検診マンモグラフィ読影認定医/乳がん検診超音波実施判定医
医学博士
日本乳癌学会 乳腺専門医・指導医・評議員
日本臨床腫瘍学会 がん薬物療法専門医・指導医
日本人類遺伝学会 臨床遺伝専門医
日本遺伝性腫瘍学会 遺伝性腫瘍専門医・評議員
日本オンコプラスティックサージャリー学会
乳房再建用エキスパンダー/インプラント責任医
日本癌治療認定医機構 がん治療認定医
日本乳がん検診制度管理中央機構
検診マンモグラフィ読影認定医/乳がん検診超音波実施判定医
医学博士
さいごに
乳がんの治療は一刻を争うものではありません
通常の乳がんの場合、直径5mmのがんは約1年経過して直径1cmのがんになります。
決して早いスピードではありません。病気や治療について充分な説明を受け、自分自身で納得した上で治療をうけることが大切です。
後になって「こんな治療があったのなら…」と後悔をしないように、乳がんを知り、ご自分にとって最善の治療を我々とともに選択しましょう。
決して早いスピードではありません。病気や治療について充分な説明を受け、自分自身で納得した上で治療をうけることが大切です。
後になって「こんな治療があったのなら…」と後悔をしないように、乳がんを知り、ご自分にとって最善の治療を我々とともに選択しましょう。




